 临床表现
临床表现
临床表现:临床表现无特征,早期常无症状,瘤体生长到相当程度才出现症状。主要表现为:
1.占位症状 肿瘤生长巨大,患者感
腹胀,可影响呼吸,生长在盆腔时可有坠胀感。
2.压迫邻近脏器所致症状 严重者可引起空腔脏器梗阻,胃肠道症状有恶心、呕吐、直肠刺激可致大便次数增多、里急后重,下坠感。泌尿系症状有尿频、尿急,可有血尿,排尿困难,肾盂积水,甚至尿毒症。疼痛症状,如压迫神经则表现腰背,会阴部和下肢痛,还可出现有关神经支配区域知觉减退,麻木等。
3.腹部可触及包块,占95%以上。
 其他辅助检查
其他辅助检查
其他辅助检查:
1.消化道钡餐和钡剂灌肠 可排除消化道肿瘤。当瘤体足够大时,可发现胃肠道的移位或扭曲,肿块位于下腹部,小肠可以向上或向一侧移位;肿块位于上腹部,小肠和横结肠则下移。该项检查的发现率在50%以下。
2.静脉肾盂造影和逆行肾盂造影 多数有肾盂、输尿管、膀胱移位、受压。发现率为66%。
3.B超 可明确肿瘤部位、大小、数目,以及与周围脏器的关系,了解肿瘤是实性或囊性。发现率为80%。
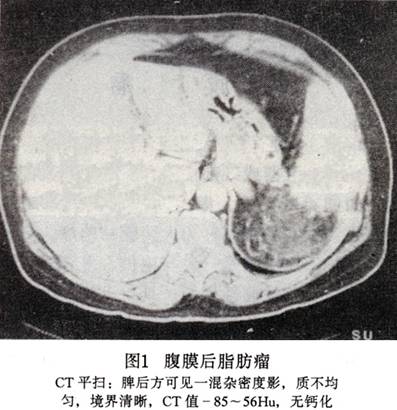
4.CT 准确性高于B超,发现率89%。对肿瘤的定位、大小、范围、与邻近脏器的关系显示更为直观和清楚,增强扫描可以显示肿瘤和周围血管的关系。肿瘤内出现脂肪密度为其特征(图1)。
5.磁共振 在发现肿瘤范围及其与周围组织和血管的关系时,优于CT。
6.选择性动脉造影 血管可移位,对腹膜后肿瘤定位及了解肿瘤血供有意义,但无特异性。
 鉴别诊断
鉴别诊断
鉴别诊断:本病主要应与以下疾病鉴别:
1.来自腹腔的肿块
(1)胃肠道良恶性肿瘤的肿块相对小而局限,主要为腔内充盈缺损及管壁僵硬,腔狭窄。
(2)
肝肿大多引起胃小弯和十二指肠球部向左后下方移位,结肠脾曲下移。
(3)
脾肿大时胃底及大弯侧向右下或后移位,易触及,胃底后方脾或肿块可行胃壁造影,不难鉴别。
(4)女性内生殖器肿块多压迫盆腔,小肠上移,结合妇科检查仍难确定时可作盆腔充气造影。
2.来自腹膜后器官的肿瘤
(1)胰腺、肾脏、肾上腺肿瘤静脉肾盂造影、CT、磁共振、B超等各项检查均可确定其部位。
(2)结核性腰大肌脓肿多伴有邻近脊椎骨破坏脓疡尚有钙化。
(3)巨大腹主动脉瘤腹主动脉造影显示瘤样扩张。
3.原发性腹膜后良恶性肿瘤
(1)良性肿瘤可通过CT、MRI、B超对各种组织的密度、信号、回声的不同区别之。
(2)恶性肿瘤可结合临床症状、体征及肿瘤与周围组织界限清楚与否,是否有浸润,淋巴结有无肿大可鉴别,必要时可行B超或CT导引下穿刺活检术定性。其中与脂肪肉瘤的鉴别较难,但脂肪肉瘤CT所见为不均匀密度的脂肪肿块,病变较为广泛,而且包膜多不完整;而脂肪瘤则密度均匀、包膜完整。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防